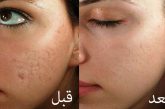
درماتیت چیست؟
درماتیت یک اصطلاح عمومی است که اختلال التهاب پوست را توصیف میکنددرماتیت یک بیماری کلی است که دلایل زیادی دارد و به اشکال مختلف بروز میکند. شامل خارش، خشکی پوست، جوش، تورم یا قرمزی است. یا ممکن است باعث ایجاد تاول بر روی پوست یا ایجاد زخم در پوست، پوسته ریزی و خرد شدن پوست شود. نمونههایی از این بیماری شامل درماتیت آتوپیک (اگزما)، شوره و درماتیت تماسی است.
اختلال التهاب پوست مسری نیست، اما میتواند شما را ناراحت کرده و اعتماد به نفس را از شما بگیرد. مرطوب سازی به طور منظم به کنترل علائم کمک میکند. درمان همچنین ممکن است شامل پمادهای دارویی، کرمها و شامپوها باشد.
 موارد شایع اختلال التهاب پوست شامل:
موارد شایع اختلال التهاب پوست شامل:
- آکنه
- کهیر
- آبله
- اگزما
- روزاسه
- درماتیت شوره ای
- پسوریازیس
- ویتیلیگو
- زگیل
- سرطان پوست
- زرد زخم
در حالی که بیشتر بیماریهای پوستی علائم جزئی دارند، بیماریهای پرخطر دیگری نیز وجود دارد که برای تشخیص نیاز به مراجعه به پزشک دارد.
اختلال التهاب پوست موقت
بسیاری از بیماریهای پوستی موقت هستند، از جمله درماتیت تماسی، و کراتوز پیلاریس، یا آنچه به عنوان پوست مرغ شناخته میشود.
درماتیت تماسی:
درماتیت تماسی یکی از شایع ترین بیماریهای شغلی است و در نتیجه قرار گرفتن در معرض مستقیم مواد شیمیایی یا سایر مواد محرک ایجاد میشود. این مواد میتوانند واکنشهایی ایجاد کنند که شامل خارش، قرمزی یا التهاب است. در بیشتر موارد، آسیب جزئی است، اما میتواند تا حدی خارش داشته باشد. این بیماری با کرمهای موضعی یا درمانهای سنتی قابل درمان است.
کراتوز پیلاریس (پوست مرغ):
این یک بیماری موقتی است که باعث ایجاد برجستگیها و ناصافی روی پوست میشود. معمولاً در بازوها، رانها یا گونهها دیده میشود. این برجستگیها قرمز یا سفید رنگ، بی ضرر و خارش ندارند. و درمان در واقع لازم نیست، اما میتوان از برخی کرمها برای بهبود ظاهر پوست استفاده کرد.
 اختلالات مزمن پوستی
اختلالات مزمن پوستی
برخی از بیماریهای مزمن پوستی از بدو تولد فرد را تحت تأثیر قرار میدهند. در حالی که برخی دیگر ممکن است در اواخر زندگی به طور ناگهانی ظاهر شوند. علت آن در اکثر موارد ناشناخته است و درمان ممکن است موثر باشد و به دورههای طولانی نیاز نداشته باشد یا بیماری قابل درمان نباشد و علائم آن قابل پیش بینی نباشد. این بیماریها شامل موارد زیر است:
روزاسه: این بیماری با پاپولهای کوچک، قرمز و چرکی هستند و صورت را تحت تأثیر قرار میدهند.
پسوریازیس: یک وصله خشکو خارش دار است.
ویتیلیگو: این اخلال التهاب پوست باعث از بین رفتن رنگ پوست در قسمتهای مختلف بدن به صورت نامنظم میشود.
اختلال التهاب پوستی شایع در کودکان
کودکان میتوانند مانند سایر افراد از بیماریهای پوستی رنج ببرند. نوزادان و کودکان خردسال نیز مستعد مشکلات پوستی هستند. کودکان ممکن است به بیماریهای پوستی دیگری مبتلا شوند که بزرگسالان از آن رنج نمیبرند. بیشتر این اختلالات با افزایش سن از بین میروند، اما برخی از افراد ممکن است دچار اختلالات پوستی ارثی دائمی شوند و در بیشتر موارد این اختلالات در دوران کودکی از طریق کرمهای خاص و داروهای گیاهی قابل درمان است. بیماریهای شایع پوستی در دوران کودکی عبارتند از:
- اگزما
- بثورات پوشک
- درماتیت سبورئیک
- آبله
- سرخک
- زگیل
- آکنه
- بیماری پنجم
- کهیر
- استیپگو
- کچلی
- بثورات پوستی ناشی از عفونت باکتریایی یا قارچی.
- بثورات ناشی از واکنش آلرژیک.
یکی از بیماریهای پوستی که از کودکی شروع میشود درماتیت آتوپیک (اگزما) است. این بیماری دارای بثورات قرمز و خارش است. این بیماری بین چینهای پوست در آرنج، پشت زانوها و جلوی گردن شایع است. وقتی خراشیده شود، ممکن است مایعات از بثورات نشت کرده و پوسته ای ایجاد شود. افراد مبتلا به درماتیت آتوپیک (اگزما) ممکن است بهتر شوند و سپس به صورت فصلی دوباره بیماری آنها تشدید شود.
علائم اختلال التهاب پوستی:
بیماریهای پوستی دارای طیف وسیعی از علائم هستند. ممکن است شامل تاولهای ناشی از پوشیدن کفش جدید یا علائم شدیدتر از آن باشد. به طور کلی، بیشتر علائمی که ممکن است در یک فرد وجود داشته باشد قابل درمان است. این عوامل شامل موارد زیر است:
- برجستگیهای قرمز یا سفید
- بثورات پوستی، خارش یا درد است.
- ضخیم شدن پوست
- لایه برداری از پوست
- زخمهای پوستی
- خشک یا ترک خورده
- لکههای پوستی بی رنگ
- پاپول ها، تاولها یا سایر رشدهای پوستی.
- تغییر در رنگ پوست
- از بین رفتن رنگ پوست
دلایل اختلال التهاب پوست:
دلایل شایع شناخته شده عبارتند از:
- باکتریهایی که وارد منافذ پوست میشوند و فولیکولهای مو را آلوده میکنند.
- قارچ ها، انگلیها یا میکروارگانیسمهایی که روی پوست زندگی میکنند.
- ویروس ها
- ضعف سیستم ایمنی بدن
- قرار گرفتن مستقیم در معرض مواد حساسیت زا یا تحریک کننده ها
- DNA
- تماس با شخصی که بیماری پوستی مسری دارد.
- بیماریهای دیگری که بر غده تیروئید، سیستم ایمنی بدن، کلیهها و سایر سیستمهای بدن تأثیر میگذارد.
- شرایط سلامتی که زمینه ساز عفونت و بیماریهای پوستی با علل ناشناخته است.
 بیماری اختلال التهاب پوست در اثر مشکلات روده:
بیماری اختلال التهاب پوست در اثر مشکلات روده:
التهاب روده اصطلاحی است که مربوط به بعضی از اختلال التهاب پوست است که در افرادی ایجاد میشود که برای مدت طولانی در سیستم گوارش التهاب دارند. این بیماری اغلب با اختلالات پوستی همراه است. و داروهای مورد استفاده برای درمان آن میتوانند برخی از اختلالات پوستی را ایجاد کنند، مانند:
- شکاف مقعدی
- رشد پوست
- عفونتهای دهانی.
- التهاب رگهای خونی.
- ویتیلیگو
- اگزمای آلرژیک
اختلال التهاب پوست در اثر دیابت
بسیاری از افرادی که از دیابت رنج میبرند ممکن است در برخی از دورههای بیماری خود دچار برخی اختلالات پوستی شوند. برخی از این بیماریهای پوستی فقط مبتلایان به دیابت را تحت تأثیر قرار میدهند و برخی از آنها افراد سالم را تحت تأثیر قرار میدهند. اما بیشتر در دیابتیها دیده میشود و بیماریهای پوستی مربوط به دیابت شامل موارد زیر است:
- عفونت باکتریایی، مانند جوش، و فولیکولیت مو.
- عفونت قارچی، مانند تینیا پدیس، تینس کاپیتس و عفونت مخمر.
- آکانتوز نیگریکانس
- درماتوپاتی دیابتی مولتیپل اسکلروزیس
اختلال پوستی لوپوس اریتماتوز
لوپوس اریتماتوز یک بیماری التهابی مزمن است که منجر به آسیب پوستی، مفاصل یا سایر سیستمهای داخل بدن میشود. اختلالات شایع پوستی ناشی از لوپوس اریتماتوز بی شمار است و شامل موارد زیر است:
- ضایعات گرد روی صورت و سر.
- ضایعات ضخیم، قرمز، فلس دار.
- ضایعه ای به شکل حلقه قرمز در قسمتهای بدن در معرض آفتاب.
- بثوراتی در صورت و بدن شبیه آفتاب سوختگی
- لکههای قرمز، بنفش یا سیاه انگشتان و انگشتان پا است.
- زخم داخل دهان و بینی.
- لکههای قرمز کوچک روی پاها.
اتهابهای پوستی هنگام بارداری
بارداری باعث تغییرات عمده ای در سطح هورمونها میشود. این اختلال در سطح هورمونی باعث ایجاد اختلالات پوستی میشود که ممکن است منجر به تغییر ضایعات پوستی و التهاب پوستی شود. بیشتر بیماریهای پوستی که در دوران بارداری اتفاق میافتد پس از زایمان از بین میروند، اما برخی از آنها ممکن است نیاز به مراقبتهای پزشکی ویژه در دوران بارداری داشته باشند. و بیماریهای شایع پوستی در دوران بارداری شامل موارد زیر است:
- کشش پوست
- ملاسما
- پمفیگوئید بولوز
- پاپولها و پلاکهای کهیر خارش دار.
- عفونتهای پوستی
 التهاب پوستی به دلیل خورشید :
التهاب پوستی به دلیل خورشید :
خورشید میتواند باعث اختلال التهاب پوستی و بیماریهای مختلف پوستی شود. برخی از آنها شایع و بی ضرر هستند و برخی دیگر نادر یا تهدید کننده زندگی هستند. بنابراین، دانستن خطرات نور خورشید بر روی اختلال پوستی برای درمان آن مهم است. علائم پوستی ناشی از اشعه خورشید عبارتند از:
- چین و چروک
- آفتاب سوختگی
- کراتوز اکتینیک
- سرطان پوست
- حساسیت به نور
درمان بیماریهای پوستی
بیشتر بیماریهای پوستی قابل درمان هستند و متداول ترین روشهای درمانی برای درمان اختلالات پوستی عبارتند از:
- آنتی هیستامین
- کرم و پماد
- آنتی بیوتیک
- تزریق استروئید یا ویتامین
- لیزر درمانی
- نسخههای هدفمند
بیشتر بیماریهای پوستی قابل درمان هستند، اما برخی از آنها به درمان پاسخ نمیدهند. این بیماری در نتیجه یک محرک خاص مانند استرس یا بیماری دیگری علائم شدیدی را از خود نشان میدهد. اختلالات مزمن پوستی را اغلب میتوان به طور موقت با مواد آرایشی و مواد مغذی طبیعی پوست درمان کرد.
پیشگیری از وقوع بیماریهای پوستی:
از برخی بیماریهای پوستی نمیتوان پیشگیری کرد، از جمله بیماریهای ارثی یا ناشی از بیماری دیگری. با این حال، با رعایت نکات زیر میتوان از برخی اختلالات پوستی جلوگیری کرد:
- هر روز مرتباً دستها را با آب و صابون بشویید.
- از غذا خوردن در ظرف مشترک با افراد دیگر خودداری کنید.
- از تماس مستقیم با افراد آلوده خودداری کنید.
- قبل از استفاده از وسایل همگانی مانند وسایل ورزشی آنها را تمیز کنید.
- از به اشتراک گذاشتن لباس با مردم خودداری کنید.
- هر شب حداقل هفت ساعت استراحت کافی داشته باشید و بخوابید.
- مقدار زیادی آب بنوشید.
- از استرس جسمی، روانی و عاطفی پرهیز کنید.
- وعدههای غذایی مقوی بخورید.
- واکسینه شوید در برابر بیماریهای مسری پوستی مانند آبله مرغان.
 با رعایت نکات زیر میتوان از بیماریهای غیرواگیر پوستی مانند آکنه و درماتیت آتوپیک جلوگیری کرد:
با رعایت نکات زیر میتوان از بیماریهای غیرواگیر پوستی مانند آکنه و درماتیت آتوپیک جلوگیری کرد:
- صورت را هر روز با محلول پاک کننده ملایم با آب بشویید.
- از مرطوب کننده پوست استفاده کنید.
- از مواد حساسیت زای محیطی و غذایی خودداری کنید.
- از تماس مستقیم با مواد شیمیایی یا مواد تحریک کننده دیگر خودداری کنید.
- از یک رژیم غذایی سالم پیروی کنید.
- از پوست در برابر گرما یا سرما بیش از حد محافظت کنید.
اختلال پوستی در کودکان و نوزادان
اختلال التهاب پوست در همه موارد بالا به جز مواردی که مربوط به کودکان است قابل تامل خواهد بود. در ادامه قصد داریم اختلال التهاب پوستی کودکان و همچنین اختلال التهاب پوستی شایع را بیشتر توضیح دهیم و راه درمان این و علت بیماری را بیان خواهیم کرد.
بسیاری از شرایط مختلف ممکن است بر روی پوست کودکان تأثیر بگذارد، از جمله بثورات پوشک، درماتیت، زگیل و آکنه. این مشکلات میتواند تا بیست سالگی کودکان درمان نشود.
درماتیت پوشک چیست؟
درماتیت پوشک یا بثورات پوشک همانطور که معمولاً شناخته میشود، یک تشخیص نیست بلکه یک دسته از اختلال التهاب پوستی است که ناحیه پوشک را تحت تأثیر قرار میدهد. چهار نوع درماتیت پوشک وجود دارد، از جمله:
- درماتیت تماسی تحریک کننده.
- رشد بیش از حد مخمر ( Candida albicans ).
- درماتیت تماسی آلرژیک.
- بیماریهای التهابی پوستی مانند درماتیت سبورئیک.
متداول ترین نوع درماتیت پوشک، درماتیت تماسی تحریک کننده است که همراه با قرار گرفتن پوست در معرض ادرار یا مدفوع (یا هر دو) برای مدت زمان طولانی است. درماتیت تماسی تحریک کننده معمولاً به صورت قرمز روشن، گاهی اوقات کمی متورم یا حتی لکههایی تاول مانند در ناحیه پوشک ظاهر میشود. درماتیت تماسی تحریک کننده طولانی مدت میتواند خطر عفونت در منطقه آسیب دیده را افزایش دهد.
درمان اولیه و پیشگیری از درماتیت تماسی تحریک کننده شامل تغییر مداوم پوشک برای جلوگیری از تماس طولانی مدت با کرمها و پمادهای مرطوب و مانع، که معمولاً حاوی اکسید روی است. یک پماد یا کرم استروئیدی موضعی خفیف نیز میتواند در کاهش سریع اختلال التهاب پوست بسیار مفید باشد.
رایج ترین نوع درماتیت پوشک، رشد بیش از حد مخمر است که معمولاً کاندیدا آلبیکنس است. محیط گرم، مرطوب و اغلب تحریک پذیر پوشک باعث میشود پوست مستعد رشد بیش از حد مخمر شود. این وضعیت به طور کلی در بالای درماتیت تماسی تحریک کننده ایجاد میشود.
معمولاً به صورت برجستگیهای قرمز روشن، لکهها و گاهی اوقات برجستگیهای چرکی روی پوست و در چینهای آن دیده میشود. این بیماری را میتوان با یک کرم ضد قارچ موضعی بدون نسخه مانند کلوتریمازول (Mycelex)، مایکوستاتین (Nystatin) یا با داروهای تجویز شده درمان کرد.
یک کرم سد کننده، که اغلب حاوی اکسید روی است، برای درمان و پیشگیری از این بیماری پوستی نیز توصیه میشود. اگر درماتیت تماسی تحریک کننده نیز وجود داشته باشد، گاهی اوقات یک استروئید موضعی خفیف اضافی تجویز میشود. اگر این شرایط فقط با استروئیدهای موضعی درمان شود، عفونت مخمر میتواند بدتر شود.
به ندرت، درماتیت تماسی آلرژیک ایجاد میشود. این شرایط معمولاً با یک جز از خود پوشک مانند الاستیک یا چسب، یا عطر یا مواد نگهدارنده در دستمال مرطوب کودک همراه است. علائم شامل قرمزی و تورم همراه با خارش است که در همان منطقه مانند نوار چسب پوشک یا اطراف ساق پا که در آن پوشک وجود دارد، دوباره عود میکند.
درمان درماتیت تماسی آلرژیک بسیار شبیه درمان درماتیت تماسی تحریک کننده است: کرمها و پمادهای سد کننده، معمولاً حاوی اکسید روی یا پماد استروئیدی موضعی ملایم در صورت لزوم. برای جلوگیری از درماتیت تماسی آلرژیک، باید مواد ایجاد کننده مشکل را شناسایی کرده و از آن اجتناب کنید.
درماتیت سبورئیک، که معمولاً به عنوان گهواره در نوزادان و شوره سر در کودکان و بزرگسالان شناخته میشود. همچنین میتواند علت درماتیت پوشک باشد. این وضعیت سایر مناطق بدن مانند پوست سر، صورت، گردن و همچنین چینهای پوست را نیز تحت تأثیر قرار میدهد. درمان شامل کرمهای ضد قارچ موضعی و اغلب استفاده دقیق از استروئید موضعی خفیف است.
استروئیدهای موضعی به منظور جلوگیری از عوارض جانبی احتمالی مانند نازک شدن پوست و علائم کشش، به استفاده بسیار دقیق نیاز دارند. با استفاده از استروئیدهای موضعی با قدرت کم مانند هیدروکورتیزون 1 تا 2.5 درصد و استفاده از استروئیدهای موضعی به میزان محدود در مناطق آسیب دیده فقط دو بار در روز و بیش از دو هفته در یک زمان، میتوان از این اثرات جلوگیری کرد.
 درماتیت آتوپیک چیست؟
درماتیت آتوپیک چیست؟
اتوپی درماتیت یا اگزما، بیماری اختلال التهاب پوستی است که میتواند در هر زمان در زندگی رخ میدهد. این بیماری اغلب در اوایل کودکی شروع میشود و ممکن است تا اوایل بزرگسالی کاهش پیدا نکند. بیش از نیمی از نوزادان مبتلا به درماتیت آتوپیک در 2 سالگی از این شرایط خارج میشوند، اگرچه بسیاری از بزرگسالان همچنان پوست حساس دارند و برخی دیگر در طول زندگی بیماریشان دوباره عود میکند.
درماتیت آتوپیک یک بیماری مزمن است، به این معنی که قابل درمان نیست اما با راهنمایی مناسب پزشک قابل درمان و کنترل است.
این بیماری بیشتر در خانوادههایی که سابقه آلرژی فصلی و آسم دارند شایع است. اگرچه آلرژی غذایی در کودکان مبتلا به درماتیت آتوپیک بیشتر مشاهده میشود، اما غذاها به ندرت علت شراره درماتیت آتوپیک هستند.
وقتی پوست با مواد تحریک کننده مانند بزاق تماس پیدا کند، درماتیت آتوپیک میتواند بدتر شود. صابونهای خشن؛ و لباسهای تنگ و خراشیده، اصطکاک همچنین میتواند کمک کند. به ویژه هنگامی که کودکان مبتلا شروع به خزیدن میکنند.
علائم درماتیت آتوپیک چیست؟
در نوزادان:
- لکههای خشک قرمز، بسیار خارش دار.
- قرمزی در نوزادان دو ماهگی تا شش ماهگی.
- هنگام خارش بثورت خارج میشوند.
- اگر کودک بثورات را خراشیده و علائم دهانه پوست آلوده شود، علائم میتواند بدتر شود.
در نوجوانی و اوایل بزرگسالی:
- بثورات پوسته قرمز روی چین دستها، آرنج، مچ و زانو و گاهی اوقات روی پاها، مچ پا و گردن.
- علائم ضخیم پوست.
- بثورات پوستی ممکن است پس از خراشیدن خونریزی کرده و پوسته، پوسته شود.
 درماتیت آتوپیک چگونه درمان میشود؟
درماتیت آتوپیک چگونه درمان میشود؟
مراقبت از پوست با صابون ملایم، حمامهای کوتاه مدت روزانه و مقدار زیادی مرطوب کننده بهترین راه برای جلوگیری از شراره شدن درماتیت آتوپیک است. مرطوب کنندههایی که حاوی سرامید هستند به ترمیم مقاومت پوست کمک میکنند و به ویژه مفید هستند.
در طی التهاب و خارش زیاد، درمان به منظور کاهش خارش و التهاب شدید در پوست و درمان عفونت در صورت بروز است. این شامل کرمهای استروئیدی موضعی و آنتی هیستامینهای خوراکی است. درمان به سن کودک و شدت علائم بستگی خواهد داشت. دستورالعملهای ارائه دهنده مراقبتهای بهداشتی خود را برای استفاده از داروها دنبال کنید.
برای کمک به کودک خود میتوانید:
- از استحمام گرم و طولانی که باعث خشک شدن پوست میشود خودداری کنید. استحمام کوتاه و روزانه در آب ولرم توصیه میشود.
- بلافاصله بعد از استحمام یا دوش گرفتن کرم مرطوب کننده را با سرامیدها بزنید. این عمل کمک به حفظ رطوبت در پوست میشود.
- حداقل دو بار در روز از مرطوب کنندهها استفاده کنید. کرمهای ضخیم بهتر از لوسیونها عمل میکنند.
- دمای اتاق را تا حد ممکن منظم نگه دارید. تغییر در دما و رطوبت اتاق میتواند پوست را خشک کند.
- کودک خود را در لباس پنبه ای نگه دارید. پارچههای پشمی، ابریشمی و ساخته شده توسط انسان مانند پلی استر میتوانند پوست را تحریک کنند.
- از صابون ملایم و بدون عطر و رنگ استفاده کنید. مطمئن شوید که لباسها خوب شسته شده اند.
- مراقب عفونتهای پوستی باشید که احتمال بیشتری در اگزما دارند. در صورت مشاهده عفونت با ارائه دهنده خدمات بهداشتی خود تماس بگیرید.
- از مالیدن یا خراشیدن بثورات (التهاب ها) اجتناب کنید.
اگر درماتیت آتوپیک شدید باشد، ممکن است نیاز به استفاده از داروهای خوراکی داشته باشد. اگر زخمهای باز به دلیل خارش بیش از حد ایجاد شود، ممکن است از آنتی بیوتیک موضعی (موپیروسین، باکتروبان) استفاده شود. گاهی اوقات، برای درمان عفونت، آنتی بیوتیک خوراکی لازم است. اگر این روشهای درمانی موثر نباشند، ممکن است درمان جایگزینی مانند فتوتراپی (نور درمانی) برای کودکان بزرگتر توصیه شود.
 زگیل چیست؟
زگیل چیست؟
زگیل یکی دیگر از اختلال التهاب پوست است که در نتیجه عفونت با ویروس ایجاد میشود و در کودکان در هر سنی شایع است. زگیلها معمولاً به صورت برجستگیهای سخت روی انگشتان، دستها و پاها ظاهر میشوند.
زگیل نوع مشابهی از عفونت است که توسط ویروس ایجاد میشود. زگیل باعث برجستگیهای (اختلال التهاب پوست) صاف صورتی یا رنگ پوست میشود که میتواند در هر نقطه از بدن ظاهر شود. آنها مضر نیستند و طول زمان خود به خود از بین میروند، اما درمان میتواند به آنها کمک کند تا با سرعت بیشتری از بین بروند.
علت ایجاد زگیل چیست؟
زگیلهای معمولی و تخت توسط ویروس پاپیلومای انسانی (HPV) ایجاد میشوند. در حالی که زگیلهای نرم تناسلی ناشی از ویروس آبله است. زگیلها معمولاً از طریق تماس مستقیم گسترش مییابند. همچنین میتوان ویروس را در محیطهای مرطوب مانند دوش و رختکن نگه داشت.
زگیل چگونه درمان میشود؟
متأسفانه هیچ درمان ضد ویروسی وجود ندارد که خود ویروس را هدف قرار دهد. در عوض، درمان موجود علیه پوستی است که ویروس در آن زندگی میکند.
درمانهای بدون نسخه شامل داروهای مایع و حاوی سالیسیلیک اسید است که سلولهای غیر طبیعی پوست را نرم کرده و آنها را حل میکند. درصد بیشتر اسید سالیسیلیک (20 تا 40 درصد) موثرترین است.
درمان زگیل بدون نسخه: برای درمان زگیل این روش ها بسیار موثر است، اما باید روزانه استفاده شود. ابتدا زگیل را در آب گرم خیس کنید تا پوست نرم شود. سپس پوست ضخیم شده را به آرامی با تخته یک دست کنید. قسمت استفاده شده را دور بریزید تا دوباره پوست را آلوده نکنید. دارو را بمالید و با باند بپوشانید (در صورت خیس شدن باند، آن را تعویض کنید). این کار را روزانه تکرار کنید. زگیلها معمولاً هفتهها تا ماهها به درمان نیاز دارند تا کاملا برطرف شوند.
 در مطب متخصص پوست، درمان زگیل به سن کودک، تعداد و محل زگیل و تصمیم بیمار و والدین بستگی دارد. گزینههای درمان زگیل توسط پزشک شامل موارد زیر است:
در مطب متخصص پوست، درمان زگیل به سن کودک، تعداد و محل زگیل و تصمیم بیمار و والدین بستگی دارد. گزینههای درمان زگیل توسط پزشک شامل موارد زیر است:
- انجماد زگیل با نیتروژن مایع (سرما درمانی).
- از بین بردن زگیل با مواد شیمیایی (اسید تری کلرواستیک یا کانتاریدین).
- سوزاندن زگیل با برق یا لیزر (مانند لامپ فلش یا لیزر CO2).
- تزریق زگیل با داروهای مخمر برای تحریک سیستم ایمنی بدن.
- سایمتیدین خوراکی (Tagamet) ممکن است همراه با یکی از روشهای بالا تجویز شود. نشان داده شده است که سیستم ایمنی بدن را تقویت میکند تا پاسخ ایمنی به عفونت ویروس زگیل بهتر ایجاد شود. سایمتیدین معمولاً برای آزمایش دو تا سه ماه استفاده میشود.
- (Imiquimod Aldara) کرمی است که ممکن است برای کمک به سیستم ایمنی بدن شما در مبارزه با زگیل تجویز شود.
روشهای درمان مولوسکوم واگزیوم توسط پزشک شامل موارد زیر است:
- ترتینوئین موضعی (Retin-A) یا ژل بدون نسخه Differin.
- از بین بردن زگیل با مواد شیمیایی (اسید تری کلرواستیک یا کانتاریدین).
- انجماد زگیل با نیتروژن مایع (سرما درمانی).
- تراشیدن زگیل (کورتاژ).
ذکر این نکته حائز اهمیت است که این روشهای درمانی زگیل اغلب نیاز به تکرار هر 3 تا 4 هفته یکبار دارد تا باعث از بین رفتن زگیل شود.
همه این روشهای درمانی ممکن است باعث ایجاد زخم و یا تاول شود بنابراین مهم است که مراقبت از زخم را در تمام مراحل بهبود انجام دهید.
 چگونه میتوان از زگیل جلوگیری کرد؟
چگونه میتوان از زگیل جلوگیری کرد؟
برای کاهش احتمال ابتلا به زگیل میتوان اقدامات احتیاطی خاصی را انجام داد، از جمله:
- پوشیدن صندل یا کفش لاستیکی در مکانهای دوش عمومی یا استخرهای شنا.
- اجتناب از تماس مستقیم جسمی با کسانی که زگیلهای قابل مشاهده دارند.
- رعایت بهداشت.
به صورت کامل و دقیق بیماریهای اختلال التهاب پوست را معرفی کردیم و راه درمان آنها را بیان کردیم. امیدواریم که دچار چنین بیماریهایی نشوید و از نکات جلوگیری استفاده کنید تا روشهای درمانی.